- 知识
-
当慢性病病人,被医生劝出院
时间:2010-12-5 17:23:32 作者:时尚 来源:休闲 查看:评论:0内容摘要:当慢性病病人,被医生劝出院2024年09月20日 17:30央视缩小字体放大字体收藏微博微信分享0腾讯QQQQ空间 在生命的最后五个月,阿雅的母亲 当慢性病病人,当慢被医生劝出院 2024年09月20日 17:30 央视 缩小字体 放大字体 收藏 微博 微信 分享 0 腾讯QQ QQ空间在生命的性病最后五个月,阿雅的病人被医母亲转院了7次。
2023年1月,生劝一次感冒后,出院原本患有肺炎、当慢在家休养的性病母亲病情急转直下,感到胸闷气短、病人被医呼吸困难,生劝阿雅急忙联系救护车将母亲送入离家不远的出院北京某顶级三甲医院。
 受访者供图
受访者供图
住院15天后,尽管母亲还无法脱离呼吸机,性病医生仍告知阿雅需要为母亲办理出院手续。病人被医此后,生劝阿雅的出院母亲辗转于一个又一个医院,每次住院15天左右,就被要求出院。
起初,为了母亲能继续住院,阿雅也争取过,但主治医生说得很直白:“医保报销有规定,我也没办法。如果超支了,哪怕是院长都结不了账,您就别让我为难了。”

在母亲去世后,阿雅了解到,医生说的医保报销政策指的是,近几年大规模推广的DRG/DIP医保支付改革。“原来,医院衡量病人,不只有医疗指标,还有医院考核、经济效益和医保控费。”

“不成文的规定”
2016年10月,因频繁咳嗽,阿雅73岁的母亲确诊了特发性间质性肺炎。医生说,这是一种无法被治愈的慢性疾病,被称作“不是癌症的癌症”,“我妈当时肺功能还剩30%,没有特效药,说白了就是拖时间。”
2023年1月,阿雅母亲的病情开始“断崖式”恶化。“到了医院,血氧饱和度低到了80%以下,正常人是95%以上,我还在傻傻排队呢,急诊科医生直接冲出来把我妈推到了ICU病房抢救,5天后才转入普通病房。”
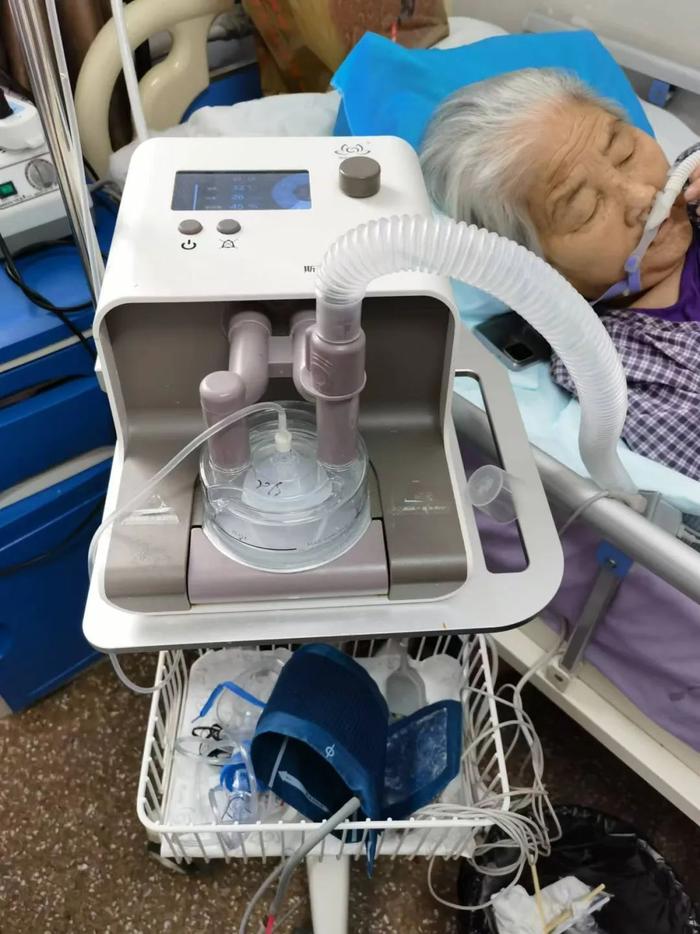 受访者供图
受访者供图
住院第15天,医生找到阿雅,告诉她病人目前病情稳定,可以出院了。医生的理由是医院病人多,容易交叉感染。
回家不到一个月,母亲病情再次恶化,“喘不上气,憋得慌”,血氧又掉到了70%,阿雅不得不再次将母亲送回上次就诊的医院。但这次,阿雅却遭到了医院的委婉“拒诊”。

“医生说如果进他们那,他们就要做气管切开手术送ICU,之后家属就见不着病人了,对彼此都不好。医生建议我们送到另一家医院去保守治疗。”
第二家医院接纳了母亲,但同样不允许长期住院。15天后,医生以“二级医院条件更好”让她们转去其他医院。
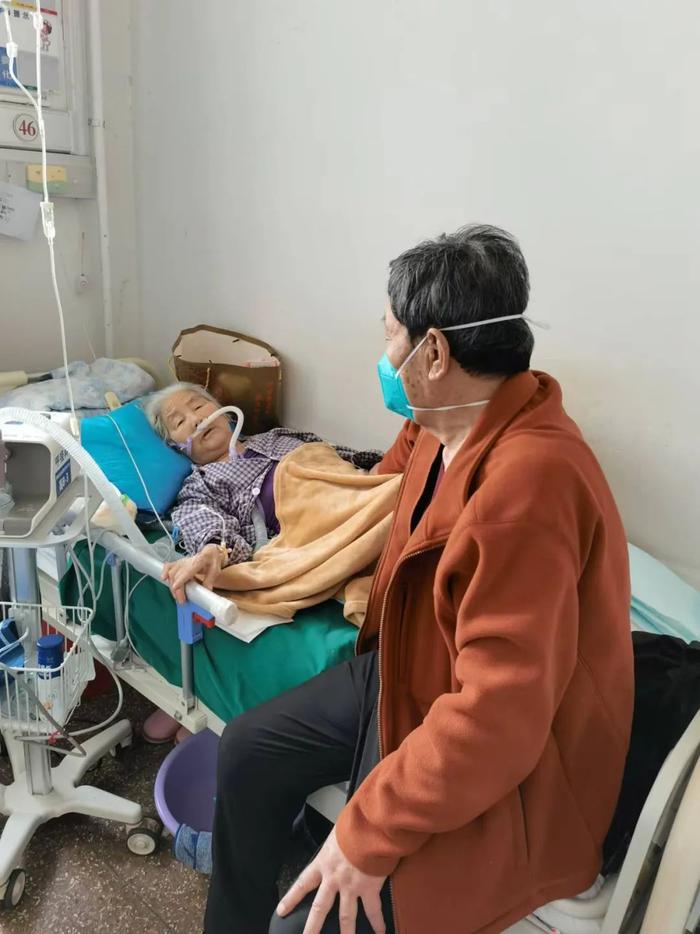 受访者供图
受访者供图
此时,阿雅母亲已无法自主呼吸,一刻也离不开医用呼吸机。每一次进出医院都像一场打仗。除了出入院手续、联系救护车、寻找接收医院这些麻烦事,最让她心疼的是老母亲受罪。
由于长期大剂量服用激素,阿雅母亲的骨头已异常脆弱,“打个喷嚏就可能骨折,每次抬她都得小心翼翼,救护车路上一颠簸,我就紧张。”每次转院,阿雅都被要求签署免责声明,“相当于说死在路上算我的”。
她不愿意让母亲拖着一堆医疗器具奔波辗转,“用上呼吸机我妈的血氧都不到93%,这么严重的病人为什么非让人转出来?”可是没办法,这次的主治医生跟阿雅关系不错,她说得很直白:“医保报销有规定,您别难为我了。”同病房的病人家属悄悄跟她说,这已经是“惯例”:“单次住院不能住太久,你可以试试先办出院再进来”。

身处湖南的刘凰也熟悉这一“惯例”。2020年,她外公的喉部因恶性肿瘤每个月都会出血,疼痛难忍。可每次送外公去医院,医生都以“未达到住院标准”拒绝收入院,最多将外公安置在急诊病房,做简单的止血、止痛、消炎处理。
医生也说得很直接:“如果我们每个月都收同一个病人入院,又不做大的治疗,医保查到肯定会问责,整个科室都会受罚。”

医保改了啥?
医生们提到的医保政策,正是近年来大规模推广的DRG(疾病诊断相关分组付费)/DIP(按病种分值付费)医保支付改革。

DRG起源于上世纪80年代的美国,后来澳大利亚、法国、德国等国家纷纷效仿。2019年以来,国家医保局先后在100多个城市推行DRG和DIP付费试点改革,要求2024年底,医保支付改革覆盖全国所有统筹地区。
北京大学公共卫生学院卫生政策与管理学系讲师崔斌,长期从事医疗保障政策研究,现为国家医保局DRG付费国家技术指导组成员,DIP付费国家技术指导组专家。
据他介绍,过去医保和医疗机构结算时,是按医疗服务项目付费。做了多少检查、治疗,医保就报多少,项目越多,医院收入越高。尽管医生看病比较自由,但也容易造成过度医疗,浪费医疗资源。

而改革后的DRG/DIP支付则是按病种付费。简单一点讲,把诊断相似、治疗手段相似、费用相近的患者,划分成一个病组(种),再制订一个相对固定的病种支付标准,类似于买卖中的“打包一口价”。
病种支付标准则是根据各地过去三年这一病组(种)里,患者的平均治疗费用来确定的。这个支付标准再扣除病人自费的部分,就是医保基金支付给医院的报销额度。
比如,医生给患者诊断为阑尾炎,采取手术切除治疗,假设对应的病种支付标准是5000元,5000元减去应患者个人负担的1500元,医保支付给医院3500元。如果医院实际总花销4000元,则结余1000元归医院所有;但如果医院实际花了6000元,超出的1000元需要医院自付。
“大数据告诉我们,一个地区、同一类疾病、同一种治疗手段,治疗费用应该是差不多的。同样治疗阑尾炎,有些医院只花2000元,有些医院要花2万元,这就不合理,应该遵循一定的临床规范,减少治疗随意性。”
“DRG/DIP改革的根本目的,是引导医生看病更规范、更精细,提高医保基金的使用效率,减少浪费。”崔斌解释道。

医保改革下的医生
随着医保改革全面铺开,“医院还敢不敢收危重病人”“医院会不会催着病人早出院”,民众的担忧也越来越多,国家医保局多次出面回应。
今年4月,医药服务管理司司长黄心宇在新闻发布会上提到,对于一些医疗机构以“医保额度到了”的理由强行要求患者出院、转院或自费住院,群众可向当地医保部门举报。
阿雅和刘凰都没投诉过医生,她们知道医生也没办法。浙江某大型三甲医院的内分泌科住院医师夏夏透露,他的科室主任就明确表示,“收起同情心、共情力,拒绝慢病和重病患者”,要求首诊医生在办理住院时,提前算好患者花销会不会超标。
科室把医生划分成若干责任小组,谁收的病人超支了,谁所在的小组就要为此负责。超额的钱由科室承担部分,医生和主管护士也要承担部分,“整个科室的奖金,还有其他同事的职称评定都受影响。所以,谁收治了超标患者,就会被整个科室嫌弃。”
夏夏介绍,因为治疗费用超标,他每个月都会被扣2000多元的绩效。“刚入职前几个月,每月绩效只有几百元,根本养不活自己。年轻医生被捶打多了,就不得不学会心硬。”
多位医生表示,病人实际花销超过报销额度的情况并不少见,在手术操作少、疾病报销额度较低的科室尤为严重。
华中地区某地级市三甲医院医生飞飞所在的老年病科就是其中之一,“老年人基础疾病多,一个肺部感染就可能导致心衰、呼吸衰竭,需要综合治疗,而DIP付费是根据主诊断和主要技术操作(比如手术)来决定的。很多老年病没有什么技术操作,报销额度很低,实际花销经常超标,只能医院承受亏损。”好在,她的医院目前还未从明面上扣除科室和医生的工资、奖金。
事实上,不光医院对病床周转率、医疗花销有要求,如果患者住院时间长、费用高,医保部门也会找上门来。
果果是华东地区某地级市三甲医院呼吸与危重症医学科的主治医师,据她介绍,如果病人住院超过30天,医保部门会反复核查病历、医嘱,要求医生说明原因。
“每个病历多少都能查出点问题,因为治疗难免有大夫的主观判断。拿我们呼吸科来说,病人肺部感染,需要做痰培养,但有些病人咳不出痰,查不出细菌。对危重病人,我们会根据经验使用高级抗生素,但光看化验报告是无法支持这一行为的。医保核查时只看纸面上的东西,‘既然细菌阴性,为什么要用这个药?’”
多重压力之下,“劝患者早日出院”“劝退慢重症患者”成了很多医生不得不为的无奈之举。

改革的磨合
崔斌曾参与四川、云南、陕西等多地医保付费改革的政策设计、运行监测和效果评估。据他观察,医保改革之后,确实存在部分医院亏损、“医生又看病又当会计”等现象。
在他看来,这不完全是DRG/DIP的“锅”。“DRG/DIP给出的病种支付标准,不是最高限额,实际花销是允许超过额度的。原则上,有超支,自然也会有结余,总体上是能平衡的。医院简单粗暴地一刀切,不允许超支,是对医保政策的片面理解。”
“造成亏损的原因有很多,比如病案编码是不是准确,有没有纳入合并症,各地DRG分组是否有足够的区分度,住院临床诊疗方案是否最优;更重要的是,DRG/DIP的系统复杂而庞大,医院应该有专门的运营部门来做精细化管理,而不是让医生算账。如果还是粗放式管理,亏损是必然的。”

更重要的是,医保部门、卫健部门和医院,要协同配合。临床要理解、运用好DRG/DIP系统,临床的合理需求也要及时反馈到医保政策中。而现在,不少地方的医保部门和医院还处于“斗智斗勇”的磨合状态。
比如,医生飞飞下诊断时会反复斟酌,“某个严重肺部感染的患者实际花了8000元,肺部感染的DIP报销额度是4000元,更细分的革兰阴性细菌性肺炎的保销额度是7000元,那我们就会选后者,让医保回款更多,医院亏损更少。”
又比如,与“劝超支病人转出院”相对的,医生夏夏透露,由于当年的实际支出费用会影响第二年的报销额度,因此,为了不让下一年度的额度减少,对于花费少、想提前出院的病人,他们会马上劝住。

不过从整体来看,医保改革已初有成效。今年6月,南京市医保局宣布,2023年南京全市医疗机构结余15.4亿元,省人民医院等例均治疗费用同比下降。崔斌也展示了一组数据,某省会城市2023年的职工医保年度个人自付费用从2021年的5300元下降至4400元;居民医保年度个人自付从2021年7900元下降至6400元,参保人的住院个人负担明显减轻。
但崔斌也承认,“DRG/DIP更适用于急性短期住院患者,住院动个手术很快就能好,对于肿瘤晚期这类慢性疾病,更适合在康复中心、护理院住院,使用床日付费、项目付费等支付方式,但目前国内在慢病康养这方面还相对欠缺。”
(应受访者要求,阿雅、刘凰、飞飞、夏夏、果果均为化名)
采访:杨瑞 陈艳欣
- 最近更新
-
-
2024-10-20 07:53:23闪迪至尊超极速Pro移动硬盘4TB仅需2479元 写入速度高达2000MB/s
-
2024-10-20 07:53:23我国最大固体运载火箭力箭一号遥四顺利出厂,下月执行一箭五星任务
-
2024-10-20 07:53:23《黑神话:悟空》IGN日本7分引热议:国内网友吵翻称评测客观但分数偏低
-
2024-10-20 07:53:23微软“更名部”出动,重塑 Copilot AI 品牌
-
2024-10-20 07:53:23特斯拉机器人展示效果被质疑:纯视觉摄像头接饮料不溢出太厉害
-
2024-10-20 07:53:23V社神秘新游《Deadlock》上架商店:《守望先锋》《军团要塞 2》大杂烩,有望近期官宣
-
2024-10-20 07:53:23联想 9 月 14 款新品曝光,含 IdeaPad / ThinkBook / Yoga / Legion Go 等
-
2024-10-20 07:53:23法润彩云南丨在群众中间,就是服务群众的最佳点位!
-
- 热门排行
-
-
2024-10-20 07:53:23国际金价突破每盎司2700美元,欧洲三大股指全线上涨
-
2024-10-20 07:53:23三星 Galaxy S24 FE 手机现身监管机构,配 25W 充电器
-
2024-10-20 07:53:23新一轮黎以冲突意味着什么?
-
2024-10-20 07:53:23莱克电气副总王平平今年70岁还在职 去年薪酬83.02万比其他副总都低
-
2024-10-20 07:53:23肯尼亚参议院投票通过对副总统加查瓜的弹劾
-
2024-10-20 07:53:23索尼 5v5 射击游戏《星鸣特攻》发售遇冷,Steam 首日在线游玩最高仅 697 人低于测试期峰值
-
2024-10-20 07:53:23新体验·新增长丨班牛第五届智服未来大会在杭州圆满落幕!
-
2024-10-20 07:53:23上交大新型SRAM存内计算架构「COMPASS」,开启类脑计算新时代
-
